Innledning
Hypotermi kan oppstå alene, men oftere er redusert kroppstemperatur medvirkende til at syke eller skadde får et mer komplisert sykdomsforløp, eller i verste fall dør. Til tross for svært heterogen pasientgruppe med aksidentell hypotermi, er behandlingsprinsippet likt uavhengig av alder og årsak til nedkjøling.
Kompliserende faktorer som drukning, snøskred, traumer og komorbiditet samt at hypoterme pasienter kan befinne seg i krevende omgivelser, setter store krav til hjelpepersonalet og samhandling mellom mange ulike organisasjoner. Dette gjør at mange faggrupper må samarbeide om disse pasientene.
Hensikt og omfang
Aksidentell hypotermi er definert som utilsiktet sentral temperatur <35 °C. «Regional retningslinje for aksidentell hypotermi» skal sikre at pasienter med aksidentell hypotermi i Trøndelag og Møre og Romsdal regionen (Helse Midt-Norge) får best mulig behandling gjennom hele behandlingskjeden. Retningslinjen er basert på «
Faglig retningslinje for håndtering av aksidentell hypotermi» som beskriver enhetlige anbefalinger for diagnostisering, behandling, samhandling og rett destinasjon for hypoterme pasienter uansett hvor i landet man befinner seg.
St. Olavs hospital er regionalt traumesenter i Helse Midt-Norge, og har regionfunksjon for håndtering av alvorlig aksidentell hypotermi (hypoterm hjertestans og hypotermi med påvirket sirkulasjon) der oppvarming på hjerte-lunge-maskin er en viktig del av behandlingen.
Målgruppe
Retningslinjen gjelder helsepersonell som ivaretar pasienter med aksidentell hypotermi
Arbeidsbeskrivelse
Retningslinjen er organisert i 4 deler med informasjon i kapittel 2-4 for respektive del av behandlingskjeden:
- Prehospital vurdering og behandling
- Behandling av hypoterme pasienter på sykehus som ikke er regionalt traumesenter
- Behandling av hypoterme pasienter på St Olavs hospital, som regionalt traumesenter
1. Generelt
1.1 Hypotermigradering
Klinisk vurdering og temperatur målt prehospitalt/akuttmottak avgjør forløp og destinasjon for pasienter med aksidentell hypotermi. På bevisstløse pasienter måles temperaturen best i nasopharynx, mens på våkne vil rektal temperatur være mest skånsom.
Tabell 1: Den Sveitsiske stadieinndelingen for hypotermi (SSI) (2) klassifiserer grad av hypotermi.

Ved manglende/usikker temperaturmål kan en bruke SSI og kliniske tegn for å estimere hypotermigrad.
1.2 Fremgangsmåte
Alvorlig nedkjøling uten normal sirkulasjon er i «Nasjonal traumeplan – Traumesystem i Norge 2016» definert som traume og inngår i Helse Midts traumesystem. Samhandling om behandling av ofre for aksidentell hypotermi skal følge kommunikasjonsprotokoll for alvorlig skadde i Helse Midt.
AMK sentralene i regionen har en sentral rolle i koordinering og varsling. Kommunikasjon om pasienter som skal behandles etter retningslinjen skal kanaliseres via AMK. Dette for å sikre dokumentasjon av beslutninger (lydlogg) og rask oppkobling i konferansesamtale mellom relevante fagpersoner/vaktfunksjoner som skal bidra i beslutninger om behandling av pasient.
Nedkjølte pasienter med ustabil sirkulasjon eller hjertestans bør varsles så tidig som mulig til St Olavs hospital (regionalt traumesenter) for oppvarming på hjerte-lunge-maskin. Kontakt etableres via Lokal AMK som kontakter AMK Sør-Trøndelag som oppretter en konferansesamtale med «hypotermiteam» ved St Olavs hospital (traumeleder St. Olavs hospital, bakvakt thoraxkirurgi og bakvakt thoraxanestesi) ifølge AMK varslingskart.
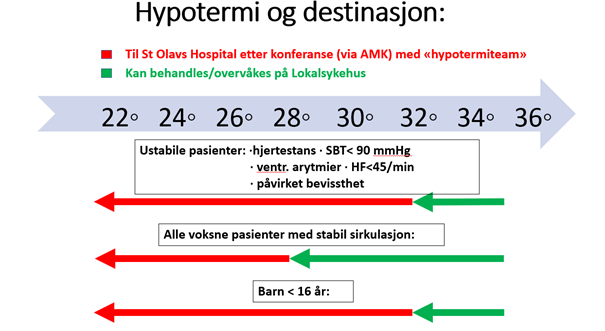
Figur 1. Hypotermi og destinasjon av pasienter med aksidentell hypotermi i Helse-Midt Norge (revidert 2025)
Konferense med hypotermiteam for direkte transport til St Olav:
- Pasienter med kjernetemperatur <28°C
- Hjertestans og kjernetemperatur <32°C
- Pasienter med kjernetemperatur <32°C og påvirket sirkulasjon (SBT<90mmHg eller ventrikulære arytmier på EKG) eller HF<45/min eller påvirket bevissthet (GCS <13).
- Barn (<16år) med kjernetemperatur <32°C
Kan vurderes behandlet ved akuttsykehus med traumefunksjon i HMN:
- Hjertestans og mild hypotermi (>32°C)
- Voksne pasienter med kjernetemperatur >28°C og sirkulatorisk stabil (systolisk BT (SBT) >90mmHg og normalt EKG).
![]()
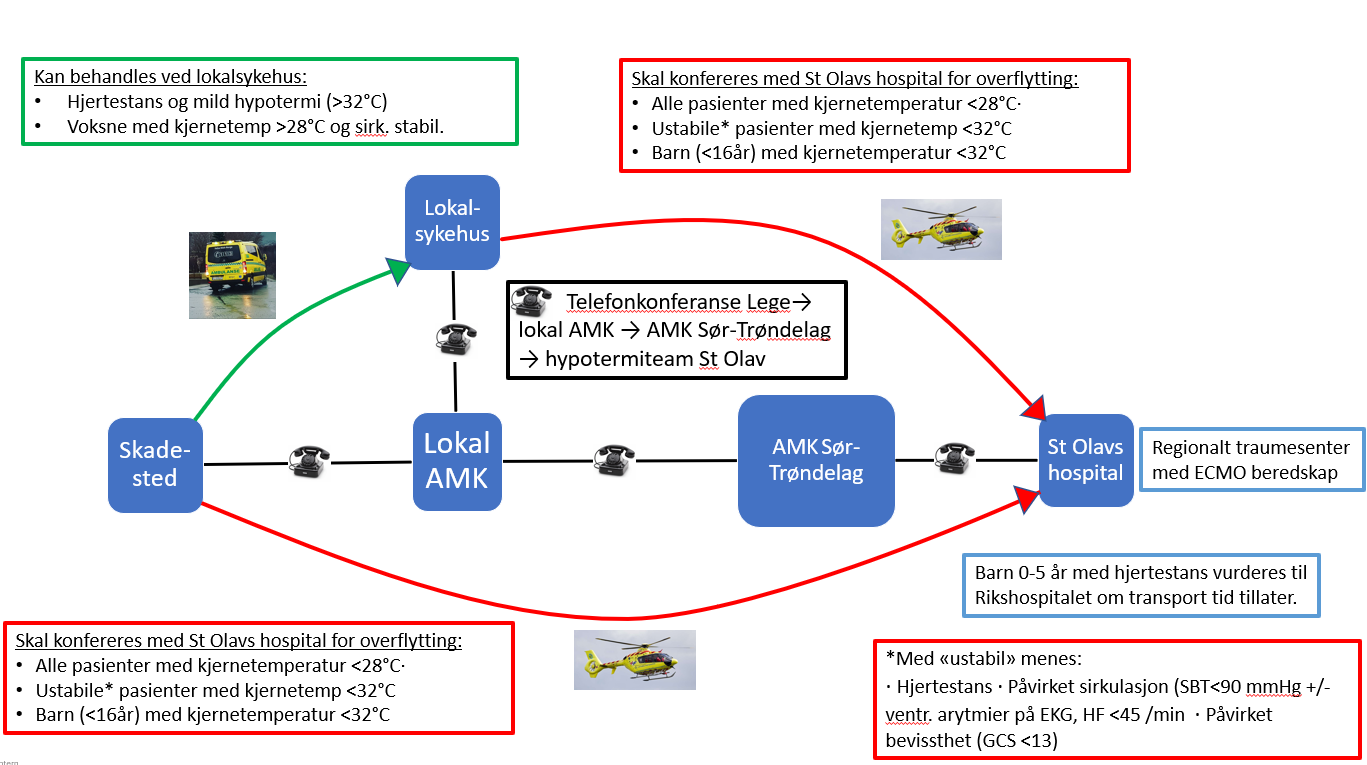
Figur 2. Skjematisk pasientflyt for pasienter med aksidentell hypotermi i Helse-Midt Norge (revidert 2025).
Som hovedregel bør alle pasienter som oppfyller disse kriterier for alvorlig hypotermi overflyttes direkte til St Olavs hospital for vurdering og behandling. Dette og i tilfelle der det ikke er direkte indikasjon for oppvarming på hjerte-lunge maskin. Veiledende kriterier att ikke ta imot pasienter se kap. 4.4 .
Hypotermiteamet deltar i videre kommunikasjon og beslutningsprosess om endelig destinasjon for den enkelte pasient, og kan gi råd for behandling eller avslutt av behandling ved lokalsykehus. Varsling til St Olav må ikke forsinke varsling av lokale ressurser, behandling eller oppstart av transport.
De aller minste barna med hypotermi og hjertestans (0-5 år) kan tas imot og behandles ved St Olavs hospital, men kontakt via AMK-Sør-Trøndelag med Rikshospitalet bør vurderes når det er flyoperativt mulig at reise dit direkte, og uten større tidstap (4). Bakvakt thoraxkirurgi St Olav bistår i konferanse med mottagende senter.
Barn (<16 år) med kjernetemperatur >28°C og sirkulatorisk stabil (adekvat alderskorrigert BT og normalt EKG) kan vurderes behandlet på lokalsykehus med barnekompetanse (4). Rådfør via AMK og hypotermiteam på St Olavs hospital som formidler kontakt med bakvakt barneanestesi.
2. Prehospital vurdering og behandling
Ved mistanke om aksidentell hypotermi der pasienten er åpenbart kald vurder direkte kontakt med lokal AMK.
Ved tvil om pasienten har egen sirkulasjon, eller ved sirkulasjonsstans, skal pasienten (etter konferanse via AMK med «hypotermiteam» St Olav) som hovedregel transporteres direkte til St Olavs hospital under pågående AHLR for oppvarming på hjerte-lunge-maskin (se 1.2 Fremgangsmåte).
Prehospital vurdering og behandling av den nedkjølte pasienten er nøye beskrevet i «Faglig retningslinje for håndtering av aksidentell hypotermi» og «
Helse Midt-Norge Ambulansetjenestens Tiltaksbok FRAM / kapitel 15 Traume / Aksidentell hypotermi». (Figur 3 & 4 finnes som «lommeskjema»).
Pasienten vurderes etter etablerte traumekriterier og ABCDE-prinsippet. Bevissthetsgrad overvåkes ved å bruke scoringssystemet Glasgow Coma Scale (GCS).
Pasienter som er lett hypoterm, er våken og har egen sirkulasjon og uten relevant traume gis aktiv ekstern oppvarming under transport til nærmeste lokalsykehus.
2.1 Undersøkelse og sykehistorie våkne pasienter
Primærundersøkelse:
- Temperatur (øsofagus eller rektum)
Vurder tidlig kontakt med AMK for destinasjonskriterier.
Sekundærundersøkelse medisinsk pasient eller traume:
- BT, HF, SpO2, 4-avleder EKG
- Alkohol, medikamenter?
- Frostskader? Traume?
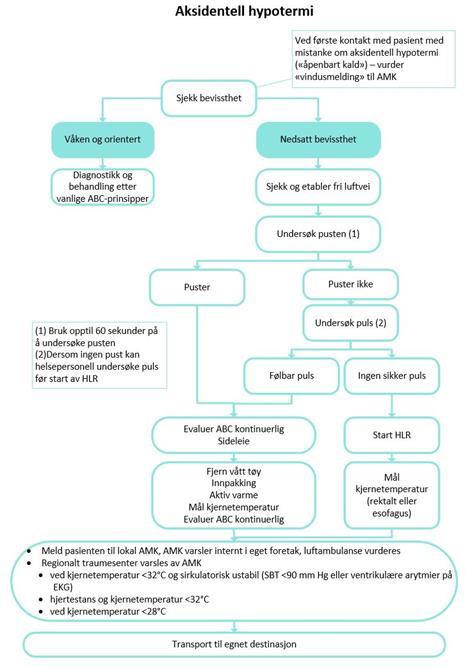
Figur 3. Undersøkelse av pasient eksponert for kulde
2.2 Behandling og observasjon
- Reevaluer ABCDE
- Skånsom behandling. Horisontal forflytning hvis mulig. Bevegelse av ekstremiteter må unngås.
- Hindre videre nedkjøling, start oppvarming
- Fjern våte klær
- Kontinuerlig "4-avleder" EKG-overvåkning
- Ved nedsatt bevissthet/bevisstløse, defibrilleringselektroder
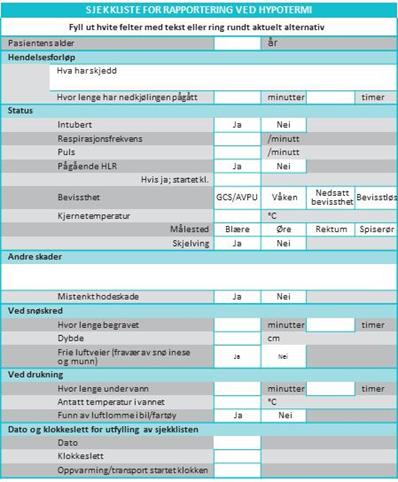
Figur 4. Sjekkliste for rapportering ved hypotermi brukes gjerne som en huskeliste for systematisk innhenting av informasjon.
2.3 Resuscitering
Ved hjertestans og kjernetemperatur > 32 °C er ikke hypotermi årsak til hjertestansen. Følg vanlig algoritme for AHLR voksne, AHLR barn.
Ved kjernetemperatur under 28 °C kan hjertestansen skyldes hypotermi alene og pasienten forventes å ha hypoterm nevroproteksjon. «Husk at hypoterme pasienter uten tegn til liv kan tåle AHLR i flere timer og varmes opp på hjerte-lunge-maskin med godt resultat».
- Medikamenter: Ved kjernetemperatur <30 ºC anbefales det å ikke gi medikamenter under AHLR.
- Ved kjernetemperatur mellom 30-35 ºC bør man doble intervallene for medikamentering.
- Defibrillering: Ved VF/VT og kjernetemperatur <30 ºC anbefales inntil 3 runder med AHLR/sjokk. Nye sjokk kan forsøkes når kjernetemperatur er over 30 ºC.
- Be om assistanse tidlig. Både luftambulanse, 330-skvadronen, flere akuttmottak og alle ambulanser i HNT har hjertekompresjonsmaskin.
- Beskytt pasienten mot ytterligere varmetap og start oppvarming av alle pasienter så tidlig som mulig, også de som skjelver.
- Ta av våte klær, ved lengre enn 15 min transport til sykehus. Tildekk med tepper eller lignende. Bruk dampsperre.
- Varm ambulanse
- Andre varmetiltak
Lege skal avgjøre om resuscitering skal avsluttes.
I enkelte tilfeller er det ikke riktig å starte gjenoppliving da pasienten åpenbart er død:
- Skader uforenelig med liv
- Skredofre funnet med sikker ufri luftvei (munn fylt med snø), begravd >60 min og samtidig asystoli på EKG (6)
- Brystkassen er frossen og ikke lar seg komprimere
- Sykehistorien gir sikre opplysninger om at pasienten er blitt kald etter bevitnet hjertestans, dødelig sykdom, lang periode med asfyksi (f.eks. drukning).
Ved bevitnet hjertestans før nedkjøling, og ved sirkulasjonsstans etter skred begravd < 60 min (temp > 32 ºC), behandles pasienten som hjertestans etter standard retningslinjer.
3. Behandling av hypoterme pasienter på akuttsykehus med traumefunksjon
Pasienter med aksidentell hypotermi skal tas imot i henhold til gjeldende lokal retningslinje (St, Olav, Helse Møre og Romsdal, Helse Nord-Trøndelag) som for enhver tid skal vare oppdatert og i konsensus med Regional retningslinje.
«Pasienter med alvorlig nedkjøling uten normal sirkulasjon» er definert som traume og skal tas imot med traumeteam i henhold til Helse Midts traumesystem. Øvrige pasienter bør, grunnet heterogen pasientgruppe, tas imot av relevant mottaksteam avhengig av hendelse, symptomer og vitale parameter. For destinasjons-kriterier og varsling se 1.2 Fremgangsmåte.
«Hypotermiteam» ved St Olavs hospital ønsker å bli konsultert, via AMK og telefonkonferanse, så tidlig som mulig om hypoterme pasienter der oppvarming på hjerte-lunge-maskin kan være aktuelt.
Se kap. 4.4 for veiledende kriterier for at ikke overflytte pasienten eller avslutte behandling. Ved f.eks. pasienter med høy alder, stor komorbiditet eller dårlig funksjonsnivå bør samlet klinisk vurdering avgjøre om et økt behandlingsnivå er til gagn for pasienten.
3.1 Barn
Som beskrevet kan de aller minste barna med hypotermi og hjertestans
(0-5 år) tas imot og behandles ved St Olavs hospital, men kontakt via AMK-Sør-Trøndelag med Rikshospitalet bør vurderes når det er flyoperativt mulig at reise dit direkte og uten større tidstap. Bakvakt thoraxkirurgi St Olav bistår i konferanse med mottagende senter.
Barn (<16 år) med moderat hypotermi 28-32°C som er sirkulatorisk stabil (adekvat alderskorrigert BT og normalt EKG) kan vurderes behandlet på lokalsykehus avhenge av barnets alder, sykdomskompleksitet og barnekompetansen lokalt (4). Dette vurderes opp mot risikoen knyttet til transporten. Rådfør via AMK med hypotermiteam på St Olavs hospital som formidler kontakt med bakvakt barnanestesi.
3.2 Oppvarming
Dersom en pasient som burde vært transportert til et regionalt traumesenter ikke kan forflyttes (f.eks. dårlig flyvær), bør alternative oppvarmingsstrategier forsøkes selv under pågående HLR. Eksternt tilført varme gjennom varmluftstepper kan forsøkes. Intern oppvarming med peritoneal og/ eller pleural lavage kan gi en økning i kjernetemperatur på >6°C pr time og bør vurderes (7). Hypotermiteam ved St Olavs hospital kan gi råd, og bør alltid være involvert om hypoterme pasienter ikke lar seg forflytte.
Dersom det er tatt beslutt om at ikke øke behandlingsnivå grunnet f.eks. høy alder, stor komorbiditet eller dårlig funksjonsnivå bør samlet klinisk vurdering avgjøre om fortsatt HLR og oppvarming er til gagn for pasienten.
Om behandlingen avsluttes bør pasienten beholde overvåkingsutstyr i en periode for at utelukke at hypotermien og en lav metabolisme skjuler vitale parameterer.
3.3 Luftveier
Med fallende kjernetemperatur <32°C og adekvat egensirkulasjon, vil respirasjonsfrekven-sen og tidalvolumet bli gradvis mindre. Om pasientens egenrespirasjon (frekvens, volum og oksygenering) vurderes å være tilstrekkelig og ubesværet, så er det grunn til å tro at egensirkulasjonen best ivaretas ved å ha pasienten selvpustende. En slik strategi er avhengig av god overvåkning og mulighet for å sikre luftveiene dersom egenrespirasjonen blir dårligere. Dersom egenrespirasjonen ikke er tilstrekkelig, eller fryktes kompromittert under transport til regionalt traumesenter, skal luftveiene sikres med endotrakeal intubasjon (6, 8). Erfaring viser at nedkjølte pasienter som puster selv, tilpasser pustingen til den aktuelle kroppstemperaturen. Metabolsk behov, og dermed oksygenforbruk og CO2-produksjon, reduseres med 6 % per grad <35°C (6). Dersom en hypoterm pasient med egensirkulasjon er intubert og monitorert med endetidal CO2 (EtCO2), så bør minuttvolum reduseres, og heller korrigeres dersom EtCO2 stiger. Unngå store tidalvolum og høy frekvens. Det er å forvente at EtCO2 vil ligge betydelig lavere enn PaCO2. Blodgass bør benyttes for å korrigere ventilasjonen til normoksi og normokapni.
3.4 Sirkulasjon
Kriterier for når en hypoterm pasient med bevart egensirkulasjon kan behandles på lokalsykehus er avhengig av hvilke ressurser som finnes på det enkelte sykehuset. Ved tvil diskuteres pasienten via AMK med hypotermiteam ved St Olavs hospital. Pasienter med alvorlig hypotermi kan være hypovoleme og ha betydelig redusert slagvolum og hjerteminuttvolum. Hypovolemi skyldes både kuldediurese på grunn av vasokonstriksjon, og etter hvert vasodilatasjon når aktiv oppvarming startes (8). Hypoterme pasienter kan således forventes å være volumkrevende under oppvarming. Det anbefales å væskeresuscitere voksne pasienter til SBT > 90 mmHg. Natriumklorid kan forverre en eksisterende metabolsk acidose, så varm Ringer-Acetat anbefales som førstevalg (8). Før endotrakeal intubasjon og overtrykksventilasjon (som vil redusere preload til hjertet ytterligere), anbefales væskestøt med varm Ringer-Acetat (eks 5-10 ml/kg), med mindre pasienten er normovolem og helt stabil.
Kliniske konsekvenser av målte S-kalium verdier diskuteres mellom lokalsykehus og hypotermiteam ved St Olavs hospital.
3.5 Medikamenter
Farmakokinetikk og farmakodynamikk er lite studert på alvorlig hypoterme pasienter, men hos pasienter med kjernetemperatur under 30°C vil de fleste medikamenter ha forlenget anslagstid og virketid. Ved AHLR og kjernetemperatur <30°C er det ikke anbefalt å bruke medikament- er. Ved kjernetemperatur 30-35°C anbefales doble intervaller mellom medikamentdosene. Intubasjonsmedikamenter kan brukes ved behov, uavhengig av kjernetemperatur og reduseres etter normale kriterier ved redusert bevissthet, samt etter fysiologiske parametere. Atropin er ikke indisert ved hypotermiutløst bradykardi og pacing er normalt ikke anbefalt ved <30°C (6). Alle medikamenter skal brukes med stor forsiktighet.
3.6 Sentralvenøs tilgang
Et myokard som er irritabelt pga. moderat til alvorlig hypotermi (<28-32°C) kan slå over i VT/ VF ved mekanisk irritasjon. Det anbefales å utvise forsiktighet ved plassering av sentralvenøse tilganger, evt. heller bruke lysketilgang (9).
4. Behandling av hypoterme pasienter på St Olavs hospital - Regionalt traumesenter
Hypotermiteam (traumeleder St. Olavs hospital, bakvakt thoraxkirurgi og bakvakt thoraxanestesi) mottar varsling fra AMK Sør-Trøndelag og settes i telefonkonferanse med prehospital lege/behandlende lege ved annet sykehus.
Aktuelle pasienter for transport til St Olavs hospital for behandling /beredskap for oppvarming på hjerte-lunge-maskin er beskrevet i 1.2 Fremgangsmåte.
Pasienter med aksidentell hypotermi skal tas imot i henhold til gjeldende retningslinje for aksidentell hypotermi ved St Olavs hospital.
4.1 Destinasjon internt på St Olavs hospital
Intern destinasjon besluttes av «hypotermiteam» etter telefonkonferanse med prehospital lege eller lege ved lokalsykehus. AMK varsler deretter relevant mottaksteam. Ved barn <16 år innhentes vurdering av bakvakt barnanestesi.
- Pasienter med alvorlig hypotermi skal i utgangspunktet tas imot av traumeteam og bakvakt thoraxkirurgi/thoraxanestesi på akuttmottak.
- Bakvakt thoraxkirurgi er ansvarlig for sammenkallende av thoraxkirurgisk operasjonsteam.
- Om traumemottak ikke blir gjort direkte er traumeleder St Olav ansvarlig for at relevante undersøkelser for traumevurdering blir utført seinere.
4.2 Hypoterme pasienter med sirkulasjonsstans eller ustabil sirkulasjon
Pasient som bedømmes ikke å ha relevant traume og har åpenbar indikasjon for oppvarming på Hjerte-Lunge-maskin eller ECMO kan tas direkte til Thoraxkirurgisk operasjonsavdeling (2.e etasje i AHL midt fløya) forutsatt at thoraxkirurgisk operasjonsteam er tilstede.
Pasienter med mer uklar indikasjon (kompliserende traume, behov av mer undersøkelser / klinisk vurdering) er best tjent av mottak med traumeteam, bakvakt thoraxkirurgi og bakvakt thoraxanestesi. Pasienten kan deretter tas til thoraxkirurgisk operasjonsstue, eventuelt etablere ECMO i mottak før f.eks. traume-CT eller annen hensiktsmessig behandling. Ved noen anledninger kan behandlingen avsluttes.
Ved pasienter med moderat hypotermi og hjertestans bør andre årsaker til hjertestansen aktivt vurderes av kardiolog eller indremedisiner.
4.3 Hypoterme pasienter med egen sirkulasjon
Tas imot med generelt varsom behandling da arytmifaren kan vare svært høy.
Pasienter med hypotermi uten relevant traume eller som er grundig undersøkt av traumeteam på lokalsykehus kan tas direkte til overvåking. Voksne pasienter behandles og overvåkes på hovedintensiv. Barn under <16 år vurderes til barnintensiv.
Pasienter med hypotermi og kjent traume er best tjent av mottak med traumeteam og bakvakt thoraxkirurgi og bakvakt thoraxanestesi. Hensiktsmessig behandling i henhold til traume og beredskap for plutselig behov for oppvarming på hjerte-lunge-maskin.
4.4 Veiledende kriterier for vurdering at ikke overflytte pasienten til St Olav eller avslutte behandling
- S‐K+ > 12 mmol/l målt arterielt eller sentralvenøst
- Ved snøskred;
- Funnet begravd med sikkert ufri luftvei (munn fylt med snø),
temp > 30 ºC og samtidig asystole på EKG (5)
- S‐K+ > 8 mmol/l
- Ved drukning: (Tidsangivelsene er veiledende)
- Vanntemperatur > 6 °C: submersjon > 30 min
- Vanntemperatur < 6 °C: submersjon > 90 min
- Gjelder ikke ved mistanke om luftlomme i bil
- Gjelder ikke ved immersjon (kroppen dekket av væske men frie luftveier) før submersjon (ufri luftvei pga væske), dvs. hypotermi og stans før drukning
- Frosset blod
- Skader uforenelig med liv
- Bevitnet hjertestans før nedkjøling
- Samlet klinisk vurdering av alder, komorbiditet og funksjonsnivå
Ved bevitnet hjertestans før nedkjøling, og ved sirkulasjonsstans etter skred begravd < 60 min (temp > 32 ºC), behandles pasienten som hjertestans etter standard retningslinjer.
Relatert dokumentasjon/informasjon
PDF- Varslingskart ved aksidentell hypotermi, region Midt- Norge